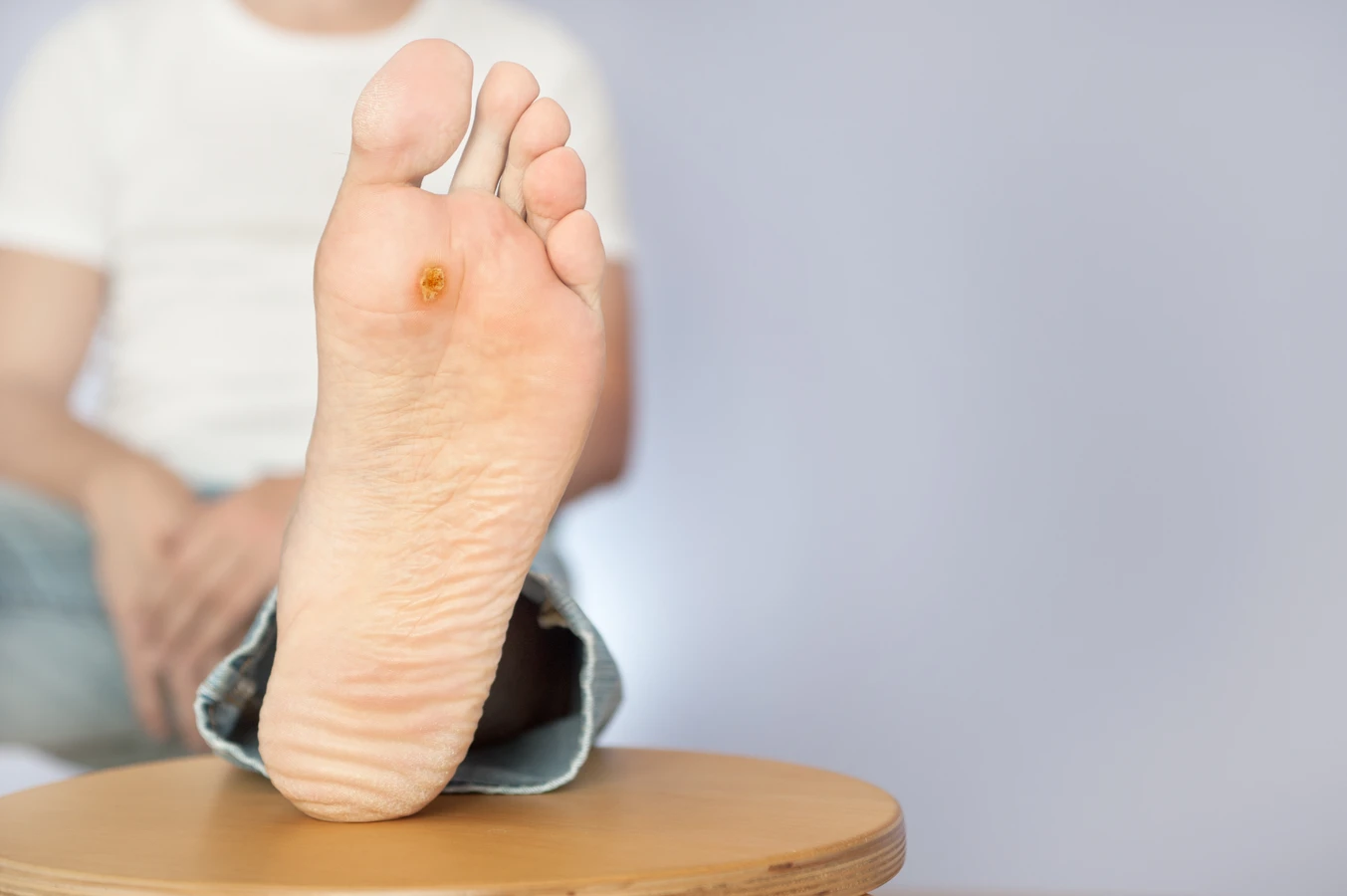
Kurzajki, znane również jako brodawki, to powszechne zmiany skórne wywoływane przez infekcję wirusową. Choć zazwyczaj są niegroźne, mogą być uciążliwe, bolesne i stanowić problem estetyczny. Zrozumienie, od czego robią się kurzajki, jest pierwszym krokiem do skutecznego zapobiegania i leczenia. Zmiany te są wywoływane przez wirusy brodawczaka ludzkiego (HPV), które należą do grupy wirusów DNA. Istnieje ponad sto typów wirusów HPV, a różne typy mogą powodować różne rodzaje kurzajek w różnych lokalizacjach na ciele. Wirusy te wnikają do organizmu przez drobne uszkodzenia naskórka, takie jak skaleczenia, zadrapania czy otarcia. Po wniknięciu do komórek naskórka, wirus HPV namnaża się i powoduje nadmierny wzrost komórek, co prowadzi do powstania charakterystycznych, uwypuklonych zmian. Okres inkubacji, czyli czas od zakażenia do pojawienia się widocznych kurzajek, może być bardzo zróżnicowany i trwać od kilku tygodni do nawet kilku miesięcy. Wiele osób może być nosicielami wirusa HPV, nie wykazując żadnych objawów, co ułatwia jego rozprzestrzenianie się.
Rozpoznanie kurzajek zazwyczaj nie stanowi problemu dla lekarza, ale pacjenci często sami potrafią je zidentyfikować. Typowe kurzajki mają szorstką, grudkowatą powierzchnię, która może być lekko wypukła lub płaska. Ich kolor zazwyczaj odpowiada kolorowi otaczającej skóry, choć czasem mogą być nieco ciemniejsze. Wielkość kurzajek jest zmienna, od malutkich, ledwo widocznych zmian po większe narośla. Często można zaobserwować drobne czarne punkciki wewnątrz kurzajki – są to zatkane naczynia krwionośne, które są charakterystycznym objawem infekcji HPV. Lokalizacja kurzajek jest również bardzo zróżnicowana. Najczęściej pojawiają się na dłoniach i stopach, ale mogą wystąpić w dowolnym miejscu na ciele, w tym na twarzy, narządach płciowych czy błonach śluzowych. Kurzajki na stopach, zwane brodawkami podeszwowymi, mogą być szczególnie bolesne, ponieważ nacisk podczas chodzenia wpierw rozpycha je do środka, a potem dociska do nerwów. Należy odróżnić kurzajki od innych zmian skórnych, takich jak znamiona, odciski czy modzele, które mają inne podłoże i wygląd. W razie wątpliwości zawsze warto skonsultować się z lekarzem dermatologiem.
Zrozumienie, od czego robią się kurzajki i jak wirus HPV je powoduje
Główną przyczyną powstawania kurzajek jest zakażenie wirusem brodawczaka ludzkiego, czyli HPV. To właśnie ten patogen odpowiada za niekontrolowany rozrost komórek naskórka, który obserwujemy jako kurzajkę. Wirusy HPV są bardzo powszechne i istnieje wiele ich typów, z których każdy ma pewne powinowactwo do określonych obszarów ciała i może wywoływać różne rodzaje brodawek. Niektóre typy HPV są odpowiedzialne za powstawanie kurzajek na skórze rąk i stóp, inne mogą infekować błony śluzowe, a jeszcze inne są związane z rozwojem nowotworów. Wniknięcie wirusa do organizmu następuje zazwyczaj przez drobne uszkodzenia skóry, które mogą być niewidoczne gołym okiem. Kiedy bariera ochronna skóry zostaje przerwana, wirus HPV ma otwartą drogę do namnażania się w komórkach naskórka. Po wniknięciu wirusa do komórki gospodarza, przejmuje on jej mechanizmy replikacyjne, produkując własne kopie. Komórki zainfekowane przez HPV zaczynają się nieprawidłowo dzielić i różnicować, co prowadzi do powstania hiperplazji, czyli nadmiernego rozrostu tkanki. To właśnie ten nadmierny wzrost komórek stanowi widoczną zmianę, którą nazywamy kurzajką. Układ odpornościowy człowieka zazwyczaj jest w stanie zwalczyć infekcję HPV, jednak u niektórych osób mechanizmy obronne mogą być osłabione, co sprzyja rozwojowi i utrzymywaniu się kurzajek.
Okres inkubacji po zakażeniu wirusem HPV jest zmienny i może trwać od kilku tygodni do nawet kilku miesięcy. To oznacza, że osoba zakażona może nie zauważyć żadnych zmian od razu po kontakcie z wirusem. W tym czasie wirus powoli się namnaża i przygotowuje do wywołania widocznych objawów. Ważne jest, aby pamiętać, że kurzajki są zakaźne. Oznacza to, że wirus może przenosić się z jednej osoby na drugą, a także z jednej części ciała na inną u tej samej osoby. Zakażenie może nastąpić poprzez bezpośredni kontakt ze skórą osoby zainfekowanej, a także przez pośredni kontakt z przedmiotami, które miały styczność z wirusem, takimi jak ręczniki, obuwie czy powierzchnie w miejscach publicznych, np. na basenie czy pod prysznicem. Wirus HPV uwielbia ciepłe i wilgotne środowisko, dlatego miejsca takie jak baseny, sauny czy szatnie sportowe są potencjalnymi ogniskami zakażeń. Osoby z osłabionym układem odpornościowym, na przykład z powodu chorób przewlekłych, przyjmowania leków immunosupresyjnych czy zakażenia HIV, są bardziej podatne na infekcje HPV i mogą mieć trudności z samoistnym zwalczeniem wirusa, co skutkuje trudniejszym leczeniem kurzajek.
Główne przyczyny powstawania kurzajek i czynniki ryzyka ich rozwoju
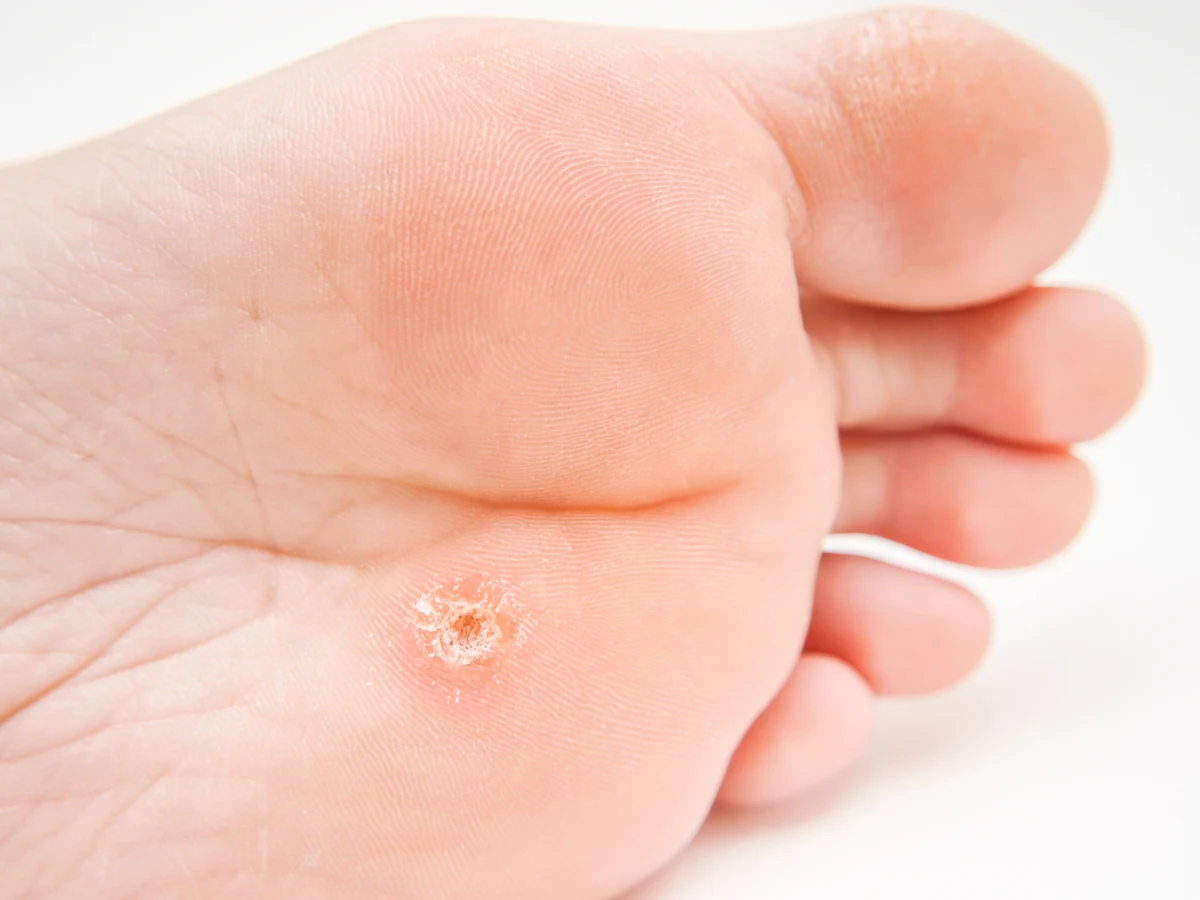
Kolejnym ważnym czynnikiem ryzyka jest stan układu odpornościowego. Osoby z osłabioną odpornością, na przykład pacjenci po przeszczepach narządów, osoby zakażone wirusem HIV, osoby cierpiące na choroby autoimmunologiczne, lub osoby przyjmujące długoterminowo leki immunosupresyjne, są bardziej podatne na infekcje HPV i mogą mieć problem z samoistnym zwalczeniem wirusa. W takich przypadkach kurzajki mogą pojawiać się częściej, być trudniejsze do leczenia i nawracać. Niewłaściwa higiena może również sprzyjać rozwojowi kurzajek. Uszkodzenia skóry, takie jak skaleczenia, zadrapania, otarcia czy pęknięcia, stanowią otwartą bramę dla wirusa. Dbanie o stan skóry, unikanie jej uszkodzeń i szybkie opatrywanie ran jest ważnym elementem profilaktyki. Długotrwałe moczenie skóry, na przykład przez częste przebywanie w wodzie bez odpowiedniego nawilżania, może osłabić jej barierę ochronną. Wiek również może odgrywać rolę – dzieci i młodzież są bardziej podatne na zakażenia HPV, co może wynikać z ich bardziej aktywnego trybu życia i częstszego kontaktu z innymi dziećmi.
Kiedy kurzajki są zaraźliwe i jak uniknąć rozprzestrzeniania się wirusa
Świadomość tego, od czego robią się kurzajki, wiąże się również z wiedzą o ich zakaźności. Kurzajki są zaraźliwe, co oznacza, że wirus HPV, który je wywołuje, może przenosić się z osoby na osobę, a także z jednej części ciała na inną u tej samej osoby. Zakaźność trwa tak długo, jak długo obecna jest aktywna kurzajka. Wirusy HPV znajdują się na powierzchni brodawki i mogą być uwalniane do środowiska. Najczęściej dochodzi do zakażenia poprzez bezpośredni kontakt ze skórą osoby zainfekowanej. Dotknięcie kurzajki, a następnie dotknięcie własnej skóry lub skóry innej osoby, może spowodować przeniesienie wirusa. Szczególnie łatwo dochodzi do tego, gdy nasza skóra jest uszkodzona, na przykład przez drobne skaleczenia, otarcia czy suchość.
Pośredni kontakt jest również częstą drogą przenoszenia. Wirus HPV jest odporny i może przetrwać na powierzchniach, zwłaszcza w ciepłym i wilgotnym środowisku. Miejsca takie jak baseny, sauny, siłownie, szatnie, a także wspólne ręczniki, klapki czy inne przedmioty osobiste, mogą stać się wektorami zakażenia. Osoby korzystające z takich miejsc powinny zachować szczególną ostrożność, nosząc własne klapki i unikając bezpośredniego kontaktu stóp z mokrymi powierzchniami. Samozakażenie, czyli przeniesienie wirusa z jednej części ciała na inną, jest również powszechne. Na przykład, drapanie kurzajki na dłoni, a następnie dotknięcie innej części ciała, może spowodować pojawienie się tam nowej zmiany. Dlatego tak ważne jest, aby unikać drapania i dotykania kurzajek. Aby uniknąć rozprzestrzeniania się wirusa, kluczowe jest przestrzeganie zasad higieny. Należy unikać wspólnego używania ręczników, maszynki do golenia czy innych przedmiotów osobistych. Po kontakcie z powierzchniami w miejscach publicznych, zwłaszcza w wilgotnych środowiskach, należy dokładnie umyć ręce. W przypadku pojawienia się kurzajki, należy podjąć odpowiednie kroki w celu jej usunięcia, co ograniczy źródło zakażenia dla siebie i dla innych.
Jak zapobiegać kurzajkom, gdy wiemy, od czego się robią
Znajomość przyczyn powstawania kurzajek, czyli infekcji wirusem HPV, pozwala na wdrożenie skutecznych strategii zapobiegawczych. Choć całkowite wyeliminowanie ryzyka zakażenia wirusem HPV jest trudne ze względu na jego powszechność, można znacznie zminimalizować prawdopodobieństwo zachorowania. Podstawą profilaktyki jest dbanie o higienę osobistą. Regularne mycie rąk, zwłaszcza po powrocie do domu, po skorzystaniu z toalety publicznej czy po kontakcie z osobami, które mogą być zakażone, jest kluczowe. W miejscach publicznych, gdzie ryzyko kontaktu z wirusem jest większe, takich jak baseny, siłownie czy szatnie, należy stosować zasadę „nie chodź boso”. Noszenie własnych klapków lub obuwia ochronnego zapobiega bezpośredniemu kontaktowi stóp z potencjalnie zainfekowanymi powierzchniami. Warto również unikać wspólnego używania przedmiotów osobistych, takich jak ręczniki, skarpetki czy obuwie, ponieważ mogą one stanowić nośnik wirusa.
Kolejnym ważnym elementem profilaktyki jest dbanie o skórę. Zdrowa, nieuszkodzona skóra stanowi naturalną barierę ochronną przed wirusami. Należy unikać skaleczeń, zadrapań i otarć. W przypadku powstania drobnych ran, należy je szybko oczyścić i opatrzyć. Stosowanie kremów nawilżających może pomóc w utrzymaniu skóry w dobrej kondycji, zapobiegając jej nadmiernemu wysuszeniu i pękaniu, co ułatwia wirusom wniknięcie. Wzmacnianie układu odpornościowego poprzez zdrową dietę, odpowiednią ilość snu i aktywność fizyczną również odgrywa rolę. Silny układ odpornościowy jest w stanie skuteczniej zwalczać infekcje wirusowe, w tym infekcje HPV. Choć nie jest to powszechnie stosowana metoda profilaktyki kurzajek skórnych, warto wspomnieć o szczepieniach przeciwko HPV. Dostępne szczepionki chronią przed najczęściej występującymi typami wirusa HPV, które są odpowiedzialne za większość przypadków raka szyjki macicy, ale również za niektóre typy brodawek płciowych i skórnych. Szczepienie jest zalecane głównie młodym osobom, zanim rozpoczną aktywność seksualną, ale może być rozważone również u starszych grup wiekowych w zależności od zaleceń lekarza.
Różne rodzaje kurzajek wynikające z tego, od czego robią się na skórze
Kurzajki, mimo że wywoływane przez ten sam czynnik etiologiczny – wirus HPV – mogą przybierać różne formy, w zależności od typu wirusa, lokalizacji na ciele i reakcji organizmu. Zrozumienie tych różnic jest pomocne w diagnozie i wyborze odpowiedniej metody leczenia. Najczęściej spotykane są kurzajki zwykłe, znane również jako brodawki pospolite. Pojawiają się zazwyczaj na palcach rąk, dłoniach i łokciach. Mają charakterystyczną, szorstką i twardą powierzchnię, często z widocznymi czarnymi punkcikami. Mogą występować pojedynczo lub w skupiskach, tworząc tak zwane „mozaiki”. Kolejnym typem są kurzajki brodawkowate, które często pojawiają się na stopach, znane jako brodawki podeszwowe. Ze względu na nacisk ciężaru ciała, zazwyczaj rosną do wewnątrz, co może powodować ból podczas chodzenia. Powierzchnia brodawek podeszwowych bywa nierówna, a czarne punkciki mogą być mniej widoczne. Czasami brodawki podeszwowe mogą być otoczone zrogowaciałą skórą, co utrudnia ich identyfikację.
Kurzajki nitkowate, zwane również palczastymi, charakteryzują się długim, cienkim i nitkowatym kształtem. Najczęściej pojawiają się na twarzy, w okolicach ust, nosa i oczu. Są one zazwyczaj łagodniejsze i łatwiejsze do usunięcia niż inne rodzaje kurzajek. Istnieją również kurzajki płaskie, które są mniejsze, bardziej płaskie i gładsze od kurzajek zwykłych. Najczęściej występują na grzbietach dłoni, twarzy i nogach. Mogą pojawiać się w dużych ilościach, tworząc grupy. Warto zaznaczyć, że inne typy HPV mogą wywoływać brodawki płciowe, czyli kłykciny kończyste, które lokalizują się w okolicy narządów płciowych i odbytu, wymagają odrębnej diagnostyki i leczenia. Różnorodność kurzajek pokazuje, jak wszechstronny i adaptacyjny jest wirus HPV, i jak ważne jest zrozumienie, od czego robią się te zmiany skórne, aby móc odpowiednio zareagować.
Leczenie kurzajek i kiedy należy zgłosić się do specjalisty medycznego
Po tym, jak zrozumiemy, od czego robią się kurzajki, kluczowe jest wiedzieć, jak sobie z nimi radzić. Leczenie kurzajek opiera się na kilku głównych strategiach, których celem jest zniszczenie zainfekowanej tkanki i pobudzenie układu odpornościowego do walki z wirusem. Metody leczenia można podzielić na te dostępne bez recepty oraz te wymagające interwencji lekarskiej. Domowe sposoby leczenia często opierają się na preparatach zawierających kwas salicylowy lub kwas mlekowy. Dostępne są w formie płynów, maści czy plastrów. Działają one poprzez stopniowe złuszczanie i usuwanie warstw zainfekowanego naskórka. Stosowanie tych preparatów wymaga cierpliwości i regularności, a efekty mogą pojawić się po kilku tygodniach. Inne domowe metody, takie jak stosowanie octu czy innych substancji o działaniu żrącym, mogą być ryzykowne i prowadzić do podrażnień lub uszkodzenia zdrowej skóry, dlatego zaleca się ostrożność.
W przypadkach, gdy domowe metody okazują się nieskuteczne, lub gdy kurzajki są duże, liczne, bolesne lub zlokalizowane w trudnodostępnych miejscach, konieczna jest wizyta u lekarza dermatologa. Lekarz może zaproponować bardziej zaawansowane metody leczenia. Jedną z nich jest krioterapią, czyli zamrażanie kurzajki ciekłym azotem. Zabieg ten powoduje zniszczenie zainfekowanych komórek. Czasami konieczne jest powtórzenie zabiegu. Inne metody obejmują elektrokoagulację, czyli wypalanie kurzajki prądem elektrycznym, lub łyżeczkowanie, czyli chirurgiczne usunięcie zmiany. W niektórych przypadkach lekarz może zastosować leczenie miejscowe silniejszymi preparatami, na przykład zawierającymi trichlorooctowy lub fluorouracyl. Czasami, zwłaszcza w przypadku uporczywych kurzajek, stosuje się również immunoterapię, która ma na celu pobudzenie układu odpornościowego do walki z wirusem. Należy zgłosić się do lekarza, jeśli kurzajki pojawiają się nagle w dużej liczbie, towarzyszy im ból, krwawienie, zmiany w wyglądzie czy objawy infekcji bakteryjnej, lub jeśli mamy wątpliwości co do diagnozy.
„`